血糖は…上がっちゃうのかな…?


膵頭十二指腸切除(PD)後と、膵体尾部切除(DP)後の糖尿病発症率には差がある
膵腫瘍などに対して行われる膵部分切除術には、膵頭十二指腸切除(PD)と、膵体尾部切除(DP)があります。

DPは、膵体部から尾部にかけて切除する手術です。
切除部分が異なるPDとDPによる糖尿病発症リスクの違いと、その要因を調べた研究をご紹介します。
膵部分切除が行われる患者さん48名を対象とした研究です。(PD:20名、DP:28名)全員、手術前に糖尿病はありませんでした。また、慢性膵炎や膵がんは、病気そのものが血糖値に影響を与えてしまうため、研究対象から除外されました。
下図が術式による糖尿病発症率をみたグラフです。
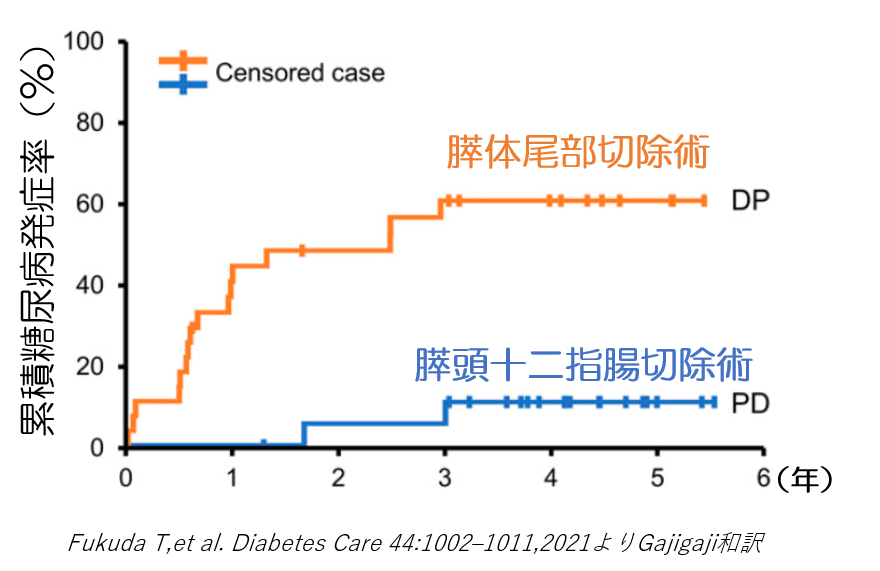

患者さんの病気の状態により異なりますが、一般的には、PDとDPで切除するすい臓の体積には、大きな違いはありません。
しかし、術式により、術後の糖尿病発症リスクに大きな差が認められました。
PDでは、術後のGLP-1分泌が著明に上昇する
では、これらの患者さんの、糖負荷試験(75gOGTT)における血糖値、インスリン、GLP-1(インスリンの分泌を促して血糖値を下げるホルモン)の変化を見てみましょう。
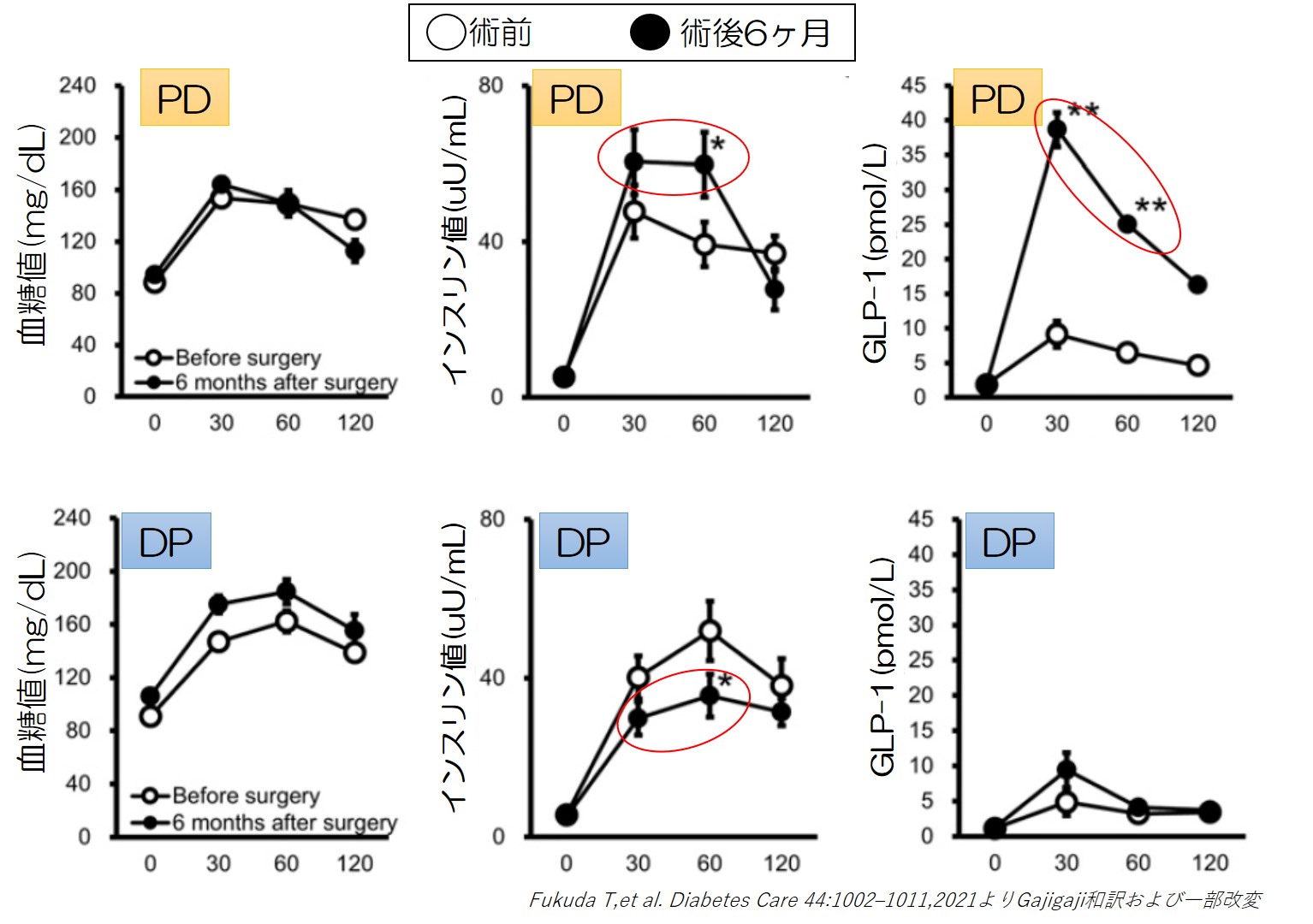
上図は、糖負荷試験(75gOGTT)のデータです。上段がPD,下段がDPの患者さんであり、◯が術前、●が術後6ヶ月のデータです。




PDの患者さんでは、すい臓を一部切除しているにもかかわらず、糖負荷試験における血糖値(上段右)は術前と比べて全く悪化していません。
さらに、PDの患者さんにおけるインスリンとGLP-1(上段真ん中と左)を見ると、驚くベきことに(!)、手術後のほうがGLP-1とインスリン分泌が増加しています。
手術により、食べ物がより早く腸管に到達するようになり、GLP-1分泌が上がって、インスリン分泌も増えるのですね。これが、血糖が悪くならない要因の一つなのでしょう。
これに伴い、PDを受けた患者さんでは、術後の腸内細菌叢が変化し、短鎖脂肪酸が増加したと報告されていました。

一方、DPを受けた患者さんは、術後のインスリン分泌は低下し、血糖も上昇傾向です。PDの患者さんとは全く違う結果でした。
(おそらくインスリン抵抗性により)膵β細胞が肥大化している患者では、DP後の糖尿病発症リスクが高かった


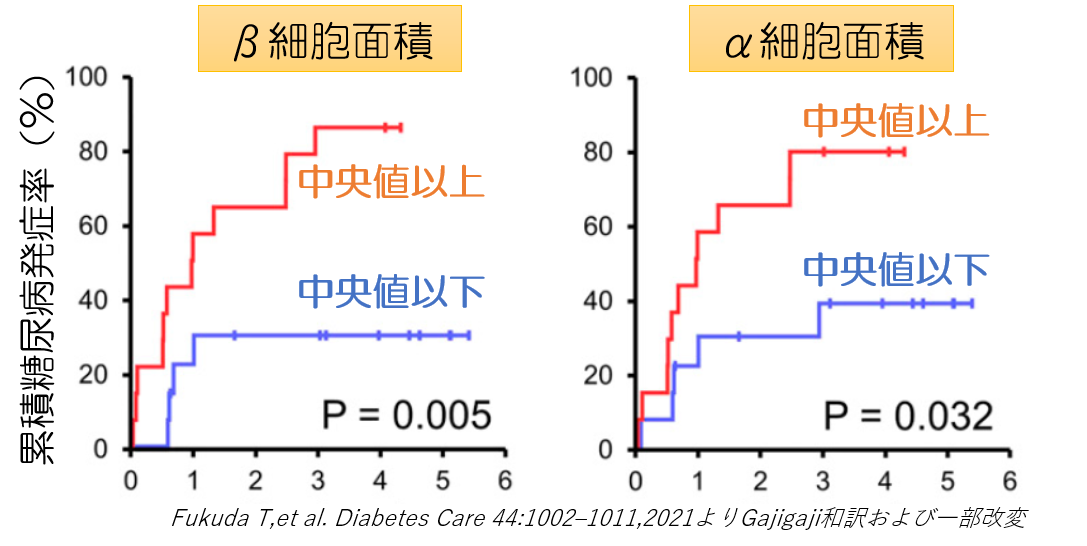
上図は、切除した膵組織のインスリン、グルカゴン分泌細胞を免疫染色により同定して、各分泌細胞の面積と、術後の糖尿病発症との関係を調べたグラフです。(分泌細胞の面積により2群に分けて比較しています)





インスリン抵抗性が上がり膵β細胞に負担がかかると、β細胞が肥大化したり、 ALDH1a3の発現が増えることが知られているので、



膵部分切除後に糖尿病を発症するかどうかは、単にすい臓の切除部位(体尾部にはβ細胞が多いと言われています)や切除サイズのみならず、術式による腸内細菌や消化管ホルモンの変化や、患者さんの状態(インスリン抵抗性など)などの複合的な要因により決まってくるのですね。
Importance of Intestinal Environment and Cellular Plasticity of Islets in the Development of Postpancreatectomy Diabetes. Fukuda T, et al. Diabetes Care 44:1002–1011, 2021
※当サイトの内容、テキスト、画像等の無断転載はご遠慮ください.