糖尿病
Diabetes
糖尿病
Diabetes

糖尿病治療薬のなかでも、
インスリンは非常に重要な薬剤
INSULIN
インスリンについては、様々な誤解をされていることが多いと感じます。
まずはその誤解を解きたいと思います。
インスリンを打つと、膵臓がサボってしまい
インスリンが自身の体から出せなくなる?
これは事実とは全く逆です。
現在までの多くの研究から、糖尿病の発症後、なるべく早期にインスリンを使用することにより、膵臓へのダメージが抑えられて、インスリンを分泌する力が落ちにくいことがわかっています。
糖尿病の最終段階になると
インスリンを打たざるを得なくなる?
インスリン注射が必要な患者さんは、「糖尿病の最終段階」にいるのではなく、「分泌低下」型の糖尿病であるということです。
例えば、お子さんの時からインスリン治療を行っている1型糖尿病の方も少なからずいらっしゃいますが、血糖コントロ―ルさえきちんとできていれば、皆さん健康で元気に過ごされており、寿命も他の人と全く変わりません。
逆に、インスリン治療が必要な患者さんが、治療を行わなかった場合、合併症の進行により、元気に暮らせなくなったり、寿命が縮まってしまうことは十分に考えられます。
インスリンは副作用が多い?
副作用という面では、他の薬剤のほうが多いと考えられます。
インスリン製剤は、自身の膵臓から分泌されているホルモンであるインスリンと非常によく似た構造をしています。
からだのなかのビタミンが足らない時にビタミン剤を飲むように、ホルモンの分泌が足らない人は、そのホルモンを補充する意味合いで、インスリン治療を行います。
インスリン注射をすると太る?
膵臓からのインスリン分泌で足らない分を補充しているだけですので、インスリン注射により太るということは決してありません。
低血糖を頻発させるような、誤ったインスリンの使用法(注射タイミングや単位数が合っていない)をしなければ、体重に影響を及ぼすことは決してありません。 さらに、当院では、体重を増やさない(肥満の方は体重を減らす)糖尿病治療に力を注いでいます。
インスリン注射回数や注射時間は、それぞれの患者さんの状態
(インスリンを分泌する力や生活パターン)に合わせて決定します。
注射のパターン(回数や種類、注射時間)に決まったものは全くありません。
患者さんひとりひとりに応じて決めていきます。
患者さんが生活するうえで、なるべく負担にならない注射スケジュールになるよう配慮しています。
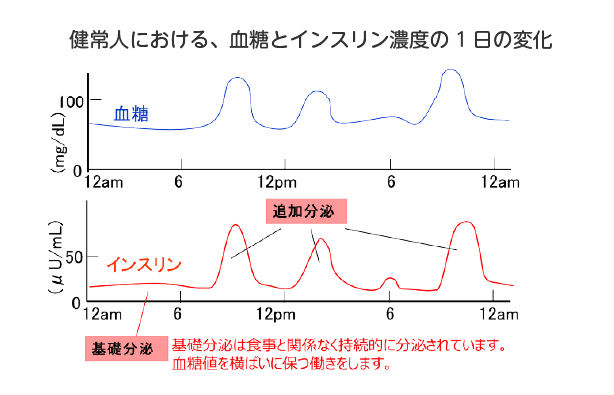
1日じゅう持続して分泌されるインスリンです。
何も食べなくても、この基礎インスリンは休むことなく出つづけます。
逆に言えば、すい臓からのインスリン分泌が高度に低下している1型糖尿病の患者さんでは、食事をとらなくても、基礎分泌を補うインスリンを外から補充することが必要になります。
この基礎分泌を補うインスリンが、作用時間の長いインスリン(持続型インスリン)です。1日1回注射します。
ご飯やおやつを食べたり、ジュースを飲んだりした時に、血糖が上昇しはじめたタイミングで速やかに分泌されるインスリンです。
血糖が下がってくればインスリン分泌は速やかに消失しますので、基礎インスリンのように1日中分泌し続けているわけではありません。
さっと出て、さっとなくなるインスリンですね。
この働きにより、食事などで摂取した糖はうまく使われますし、血糖値(血液中の糖濃度)も上がりすぎないのですね。
この追加分泌を補うインスリンが、作用時間の短いインスリン(超速効型、速効型インスリン)です。食事やおやつの前に注射します。
インスリン注射回数や注射時間は、それぞれの患者さんの状態
(インスリンを分泌する力や生活パターン)に合わせて決定します。
注射のパターン(回数や種類、注射時間)に決まったものは全くありません。
患者さんひとりひとりに応じて決めていきます。
患者さんが生活するうえで、なるべく負担にならない注射スケジュールになるよう配慮しています。
超速効型:アスパルト、リスプロ、
ノボラピッド、ヒューマログ、
アピドラなど
新しい超速効型:ルムジェブ、フィアスプなど
速効型:ノボリンR、ヒューマリンRなど
食事前に注射するインスリンとしては、作用が最も早い超速効型インスリンが選択されることが多いですが、罹病期間の長い患者さんや、神経障害のある患者さん、ご高齢の患者さんなどでは、速効型インスリンの方が合う場合もあります。
また、ステロイド治療中の患者さんでは、特徴的な血糖上昇のパターンになりますので、インスリン製剤の選択や単位数の調整に工夫が必要になります。
さらに最近では、現行の超速効型インスリンよりも更に効果発現が早い、新しい世代の超速効型インスリンが使用できるようになっています。
このインスリンは、従来の超速効型インスリンよりも速いスピードで吸収されるため、効果発現が早いという特徴があります。
従来の超速効型インスリンでは食後血糖のコントロールが難しい方にはよい適応になると考えられます。
また、食事量が安定せず、食後にインスリンを注射している方にも適したインスリンです。
当院では、患者さんの病気の特徴や合併症、血糖値の推移や精密検査から、最適なインスリン製剤を選択しています。
食事に関係なく分泌されている基礎分泌を補うインスリンです。
週1回のインスリンが使用できるようになりました。
超持効型(アウィクリ注)
世界初の週1回投与型の基礎インスリン製剤です。
半減期は約1週間と長く、週1回の皮下注射で1週間分の基礎インスリン補充が可能です。これにより、従来の1日1回の注射に比べて注射回数が大幅に削減され、QOL向上が期待できます。
この注入器は1目盛りが10単位となっています。
1日1回の持効型注射製剤と比較して同等の効果と安全性があると報告されていますが、1型糖尿病患者においては低血糖の発現頻度が高くなる可能性があり注意が必要です。
持効型
ランタス、グラルギンBS、レベミルなど
→24時間程度の作用時間です。
ランタスXR、トレシーバなど
→作用時間が非常に長い(1日以上)ため、インスリンの効果が安定する特徴があります。
中間型
ノボリンN、ヒューマリンNなど
持効型インスリンが開発されてから、基礎インスリンとして使用されることは格段に減りました。
脂質の多い食事の際に、超速効型/速効型インスリンに加えて投与すると、非常にうまくいくことがあります(特に、1型糖尿病およびインスリン依存性糖尿病の方)。
ノボラピッド30ミックス、
ヒューマログミックス50
ノボリン30R、ヒューマリン3/7など
患者さんによっては、昼食前や夜間の低血糖が起こりやすい場合があり、近年は混合型インスリンの導入は減ってきています。(但し、このインスリン製剤でうまくコントロールできている方も多くいらっしゃいます。)
ライゾデグ
ノボラピッド30%、
トレシーバ70%などが混ざっている
この比率が合っている患者さんでは、2つの製剤がひとつになっているので、注射回数を減らすことができます。
当院では、各メーカーの全種類のカートリッジを用意しています
患者さんに合ったものをご提供できます
プレフィルド製剤(ディスポタイプ)とカートリッジ製剤
カートリッジ製剤は、詰め替え用のインスリン製剤のことです。
インスリン注入器内のインスリンのカートリッジを詰め替えて使用します。
カートリッジ製剤では、インスリンの価格がかなり抑えられます。
(ディスポタイプの70~80%) プレフィルド製剤と比較して、少し重いですが、最近はコンパクトで軽量のカートリッジも使用できるようになっています。
(ヒューマペンサビオ)

0.5単位目盛りのインスリン製剤
一部のカートリッジ製剤(ノボペンエコー)およびヒューマログ注、ルムジェブ注、ミリオペンHDなどは、最小0.5単位で注射することが可能です。
インスリン注射量が比較的少ない(1回に投与するインスリンが5~6単位以下)方では、こちらのタイプに変更すると、細かい調整が可能となることで低血糖が減少し、血糖コントロールも改善することがあります。

2つの薬剤が一緒になった製剤も使用できるようになっています。
GLP-1受容体作動薬の弱点は、患者さんのすい臓からのインスリン分泌能が悪く、空腹時血糖(朝いちばんの血糖)が高い患者さんには、GLP-1受容体作動薬だけでは十分な効果を発揮できないところでした。
一方、インスリンの弱点は、患者さんによっては少し体重が増えてしまうというところでした。太り気味の患者さんにとっては、この点は大きな問題になります。
この2つの薬剤は、お互いの弱点をカバーできるベストな組み合わせになります。
インスリン注射により、足らないインスリン分泌を補うことで、空腹時血糖を下げることができ、それによりGLP-1受容体作動薬のよい効果が十分発揮され、体重増加も抑えることができます。
配合剤であれば1回の注射で済みますので、患者さんの負担を軽減できる薬剤です。
1ドーズには、トレシーバ(インスリン)1単位およびビクトーザ(GLP-1受容体作動薬)0.036 mgが含まれます。
最大で1日50ドーズ(トレシーバ50単位、ビクトーザ1.8mg)まで使用できます。

インスリン グラルギン1単位およびリキスミア(GLP-1受容体作動薬)1μgが含まれます。
最大で1日20ドーズ(グラルギン20単位、リキスミア20µg)まで使用できます。

インスリン治療のなかには、ペン型インスリンによる皮下注射(一般的に知られている方法)のほかに、携帯型のインスリンが入ったポンプを用いて持続的にインスリンを注入するインスリンポンプ療法(CSII: continuous subcutaneous insulin infusion)があります。
さらに、パーソナルCGM機能(リアルタイムに血糖値を見ることができる持続血糖モニター)と連動したインスリンポンプ(AID:Automated Insulin Delivery)療法もあります。
当院では、インスリンポンプ療法を積極的に勧めており、当院通院中の1型糖尿病患者さんの約3割がインスリンポンプ療法の患者さんです。
少しでもストレスなく血糖自己測定(SMBG)ができるよう
2種類の血糖測定機器を採用しています
また、当院では持続グルコースモニター
(フリースタイルリブレ2、DexcomG47、ガーディアンコネクトなど)を
積極的に使用することにより、質の良い血糖コントロールを行います
当院では指先の血糖測定機器に加えて、持続グルコースモニター(フリースタイルリブレ2、ガーディアン、DexcomG7)を積極的に使用しています。
-自己注射(インスリン製剤、GLP-1受容体作動薬)による糖尿病治療を行っている患者さんの場合-
保険診療で血糖測定機器をお渡しすることができます。
-内服薬もしくは食事療法で治療を行っている糖尿病患者さんの場合-
継続して当院に通院されている方は、病状により保険診療で持続血糖モニターを装着していただけますのでご相談ください。



〒650-0001
神戸市中央区加納町1-3-2 コトノハコ神戸1F
Copyright ©
かがやき糖尿病内分泌漢方クリニック 新神戸院
All Rights Reserved.